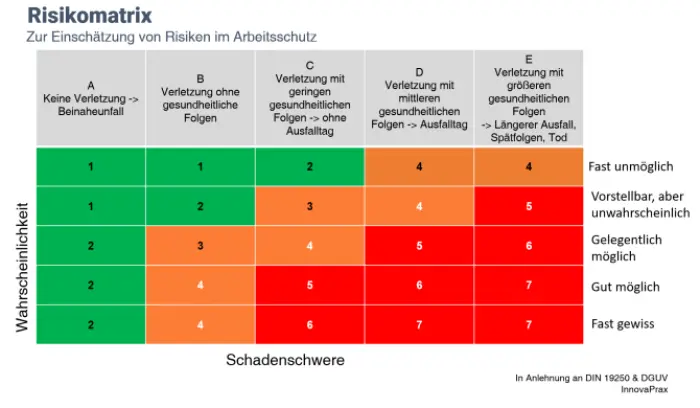
Warum ist Risikomanagement wichtig?
Patientensicherheit steht beim Risikomanagement an erster Stelle. Im Zusammenhang mit der Gesundheitsversorgung soll diese die Patienten vor überflüssigen und potenziellen Schädigungen bewahren. Die Hygiene spielt also auch beim Risikomanagement eine entscheidende Rolle. Die richtigen Hygienemaßnahmen tragen einen erheblichen Teil zur Zielerreichung – vermeidbare nosokomiale Infektionen auch tatsächlich zu verhindern - bei. Grundvoraussetzung für eine sichere Behandlung ist ein gut strukturiertes Risikomanagement, um auch bei plötzlich auftretenden Risiken passende Maßnahmen bereitstellen zu können. Allerdings ist es dabei nicht möglich eine absolute Sicherheit zu garantieren, da beispielsweise die grundlegende Fehlbarkeit von Menschen, organisatorische Rahmenbedingungen und die technische Seite der Leistungserbringung zu Risiken führen können. Somit können ungewollte und nicht vorhersehbare Ereignisse zu einer möglichen Schädigung der Patienten und / oder Mitarbeiter:innen führen. Gefahrenquellen müssen allerdings nicht zwingend zu Schäden verleiten, da häufig mehrstufige Sicherheitsbarrieren in Gesundheitseinrichtungen davor schützen.